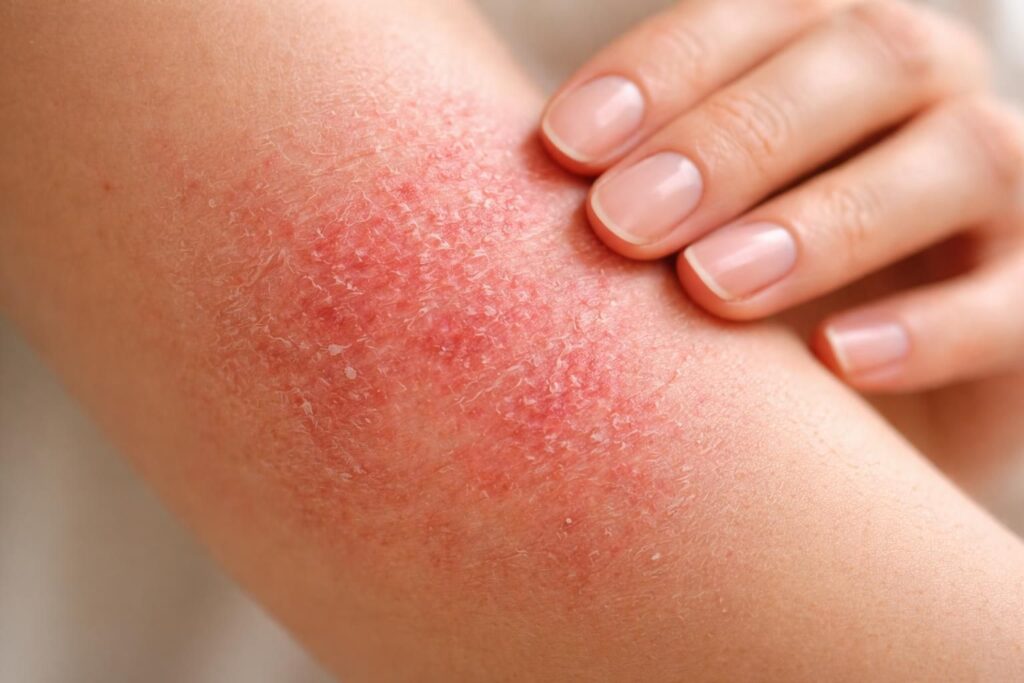
La reconnaissance d’une peau atopique est une étape cruciale pour les individus affectés par cette maladie cutanée. Connue également sous le nom de dermatite atopique, cette affection se manifeste par des symptômes variés, allant de la sécheresse cutanée aux rougeurs persistantes, accompagnées de démangeaisons intenses. En 2026, la sensibilisation autour de cette maladie reste primordiale, d’autant plus qu’elle peut affecter la qualité de vie des personnes touchées. L’importance d’une détection précoce ne peut être sous-estimée, car elle permet d’adopter rapidement les soins appropriés. La dermatite atopique, souvent considérée comme une maladie évolutive, peut entraîner des complications si elle n’est pas gérée correctement. L’objectif de cet article est de fournir des clés de reconnaissance et de compréhension des mécanismes en jeu derrière cette condition.
Identifier les signes cliniques de la peau atopique
La peau atopique se caractérise par certains signes cliniques bien définis. Dans un premier temps, il est essentiel d’observer la sécheresse cutanée, une condition dans laquelle la peau perd son hydratation naturelle. Cette sécheresse peut provoquer un aspect rugueux, irrité et parfois même des fissures. En outre, les rougeurs sont fréquentes, surtout dans les plis cutanés tels que les coudes, les genoux et le cou.
Les démangeaisons constituent un autre symptôme majeur, souvent aggravé par divers facteurs environnementaux. Ces démangeaisons peuvent entraîner un grattage compulsif, qui, à son tour, aggrave les lésions cutanées. On observe que les patients atopiques ont également une tendance à développer des infections secondaires, dues à la rupture de la barrière cutanée. Cette inflammation peut se manifester sous la forme de petites vésicules remplies de liquide, donnant lieu à des croûtes et à desquamation. En matière de diagnostic, les praticiens utilisent souvent un examen visuel combiné à l’historique médical du patient, ce qui permet d’évaluer la sévérité de la condition.
Criteres de diagnostic de la dermatite atopique
Pour établir un diagnostic de dermatite atopique, plusieurs critères ont été définis, tels que ceux proposés par le consensus européen. Les praticiens examinent principalement :
- La présence de démangeaisons, qui est souvent un facteur révélateur.
- Les antécédents médicaux familiaux d’affections atopiques comme l’asthme ou la rhinite allergique.
- La localisation des lésions cutanées, que ce soit sur le visage, les plis du coude ou les genoux.
- La durée des symptômes et leur évolution au fil du temps.
Ces critères facilitent la distinction entre la dermatite atopique et d’autres conditions cutanées telles que l’eczéma de contact. Parfois, des tests allergologiques peuvent être nécessaires pour évaluer des réactions aux allergènes alimentaires ou environnementaux.
Les causes sous-jacentes de la dermatite atopique
Comprendre les causes de la dermatite atopique est crucial pour établir des stratégies de gestion efficaces. Il est généralement admis que cette condition résulte d’une interaction complexe entre des facteurs génétiques, immunologiques et environnementaux. Sur le plan génétique, des recherches ont montré que des mutations dans le gène filaggrin, qui joue un rôle essentiel dans la barrière cutanée, sont associées à un risque accru de développer cette maladie.
Du point de vue immunologique, les personnes atteintes de dermatite atopique présentent souvent une réponse inflammatoire anormale. Cette hypersensibilité de l’immunité innée est susceptible de provoquer une inflammation cutanée persistante, rendant la peau plus vulnérable aux infections et aux irritants. En parallèle, des éléments tels que la pollution, les allergènes (comme les acariens, le pollen ou les poils d’animaux) et certains produits de soin peuvent exacerber la condition.
L’homme et la peau atopique
Il est également intéressant d’explorer le rôle des comportements humains dans le développement de la dermatite atopique. Par exemple, des pratiques de soin inappropriées, telles que l’utilisation excessive de savons agressifs, peuvent altérer davantage la barrière cutanée. Dans certains cas, il convient d’adopter des soins spécifiques, qui comprennent l’hydratation régulière et l’utilisation de produits adaptés. Ainsi, les patients doivent apprendre à identifier les déclencheurs, qu’ils soient internes (stress, alimentation) ou externes (temps sec, chaleur). Cela permettra de mieux gérer les poussées d’eczéma et d’améliorer la qualité de vie globale.
Les différentes formes de traitements et de soins de la peau
Le traitement de la dermatite atopique repose sur plusieurs approches. En première ligne, les soins de la peau sont souvent recommandés pour maintenir l’hydratation et la souplesse de la peau. L’utilisation régulière d’émollients est conseillée pour éviter que la peau ne devienne trop sèche. Ces produits doivent être appliqués quotidiennement, même lorsque les symptômes sont sous contrôle, afin de renforcer la barrière cutanée.
Lors des poussées inflammatoires, le recours aux corticoïdes locaux est une pratique courante. Ces médicaments sont efficaces pour soulager rapidement les symptômes, bien qu’il soit crucial de suivre les recommandations du médecin concernant leur utilisation. Une surveillance attentive est requise pour prévenir les effets secondaires liés à un usage prolongé. L’arrêt brutal du traitement peut entraîner une réapparition rapide des lésions, ce qui nécessite souvent un accompagnement médical.
Alternatives thérapeutiques
Pour les cas plus sévères ou récurrents, d’autres traitements peuvent être envisagés. Des thérapies systématiques, comme les immunomodulateurs, peuvent être prescrites pour freiner l’inflammation. Ces médicaments agissent sur le système immunitaire et aident à réduire la fréquence des poussées. Les régimes d’éviction alimentaire ne sont proposés que lorsque des tests allergologiques confirment des allergies spécifiques. Dans ces cas, une collaboration étroite avec un allergologue s’avère souvent bénéfique pour identifier les aliments déclencheurs.
Dans l’ensemble, les traitements doivent être adaptés au profil individuel de chaque patient, prenant en compte l’âge, l’historique médical et la sévérité de la dermatite atopique.
Prévention des poussées et gestion de la peau atopique
La prévention des poussées est fondamentale pour les patients souffrant de peau atopique. Adopter une routine de soins appropriée peut réduire considérablement l’incidence des symptômes. Cela implique une hydrothérapie régulière, où les bains tièdes sont privilégiés, suivis d’une application immédiate d’émollients. L’eau chaude et les savons agressifs doivent être évités, car ils aggravent la sécheresse cutanée.
Pour limiter les démangeaisons, les patients doivent porter des vêtements en coton et éviter les tissus irritants comme la laine. Il est également conseillé de maintenir un environnement intérieur agréable, en contrôlant l’humidité et en évitant les allergènes. L’importance de la gestion du stress ne doit pas être négligée, car le stress peut exacerber la condition. Des techniques de relaxation, comme la méditation ou le yoga, peuvent être intégrées dans la routine quotidienne.
Éducation et sensibilisation
Un élément clé de la prévention réside dans l’éducation des patients et de leur entourage. Comprendre les mécanismes sous-jacents de la dermatite atopique permet de mieux réagir lors des épisodes de poussée. Il peut être bénéfique de participer à des groupes de soutien ou à des ateliers d’éducation thérapeutique, où les patients peuvent échanger des conseils et des expériences. De telles initiatives contribuent à bâtir une communauté informée et soudée, prête à faire face aux défis de cette condition cutanée.
Les répercussions psychologiques de la dermatite atopique
Il ne faut pas sous-estimer l’impact psychologique que peut avoir une peau atopique sur le bien-être des patients. L’apparence physique, souvent altérée par les lésions cutanées, peut engendrer des sentiments de honte et d’isolement. Les modèles de comportement social peuvent également changer, les individus évitant les situations où leur peau pourrait être exposée.
Des études ont démontré que les personnes atteintes de dermatite atopique présentent des taux de dépression et d’anxiété plus élevés que la population générale. Cette condition peut également influencer la qualité de vie en affectant les activités quotidiennes, le sommeil et les interactions sociales. L’intégration de soins psychologiques , comme la thérapie cognitivo-comportementale, peut s’avérer judicieuse pour aider les patients à mieux gérer les effets émotionnels de la maladie. Travailler avec des professionnels de la santé mentale permet d’aborder les problèmes de manière globale.
Stratégies de soutien psychologique
Les patients peuvent bénéficier de différentes stratégies de soutien psychologique. La création d’un réseau de soutien solide, impliquant des amis, des proches et des professionnels, peut apporter un sentiment de sécurité et de compréhension. En parallèle, apprendre à reconnaître et à gérer les déclencheurs émotionnels peut être un atout majeur dans le parcours de soins. La mise en œuvre de techniques de mindfulness ou de pleine conscience peut également être intégrée pour réduire l’anxiété et favoriser un état d’esprit positif.
Conclusions sur la prise en charge de la peau atopique
Un bilan sur la gestion quotidienne de la dermatite atopique démontre que la prise en charge doit être complètes et personnalisées. L’approche holistique, englobant les soins cutanés, les thérapies médicamenteuses et le soutien psychologique, apparait comme la solution la plus efficace. Les particuliers doivent s’informer sur leur pathologie pour mieux prévenir et gérer les poussées. Dans un contexte où la dermatite atopique continue de poser des défis, la recherche de solutions nouvelles et améliorées doit persister, offrant ainsi un espoir pour ceux qui en souffrent.
| Symptôme | Description |
|---|---|
| Sécheresse cutanée | Peau rugueuse et particulièrement sensible |
| Rougeurs | Zone de peau enflammée, parfois chaude |
| Démangeaisons | Grattage provoquant une aggravation des symptômes |
| Infections secondaires | Risque accru de bactéries et champignons à cause de lésions cutanées |